Чем старше становится человек, тем сложнее передвигаться из-за нарушения работы крупных суставов. Это связано с разрушением костной ткани и старением хрящевой поверхности. При поражении тазобедренного сустава эти проблемы резко ограничивают возможности человека, что диктует необходимость поиска актуальных лечебных мероприятий.
Чаще всего, именно на такой разрушения суставов пациенты начинают заниматься лечением. Но уже поздно не только гимнастикой заниматься, но и делать любые другие процедуры.
Далеко не все готовы сразу осознать, что единственный радикальный вариант избавления от болей и затруднения движений в суставе – эндопротезирование тазобедренного сустава. Одним из способов восстановления работоспособности сочленения при коксартрозе – лечебная гимнастика. Несмотря на то, что спасти сустав упражнения не в состоянии, они могут помочь в разработке связочно-мышечного аппарата, что положительно скажется на послеоперационном периоде.
Cуть физических тренировок
Главная проблема, которая активизирует процесс разрушения тазобедренного сустава – уменьшение количества синовиальной жидкости. За ее производство отвечают железы одноименной оболочки, выстилающей полость сочленения. Как только синовиальной жидкости становится меньше, нарушается подвижность суставных поверхностей, и увеличивается трение между ними. Это приводит к сужению суставной щели, что в тяжелых ситуациях полностью обездвиживает больного. Так возникает артроз тазобедренного сустава.
Это реальное изображения головки бедренной кости при 2-3 стадии артроза. Посмотрите внимательно и подумайте, поможет ли в этом случае гимнастика?
Лекарственными препаратами можно замедлить прогрессирование болезни, но процесс уже не остановить. В неблагоприятный момент артроз приведет к серьезному болевому синдрому, который существенно повлияет на качество жизни. Однако даже в тот момент, когда становится ясно, что без операции эндопротезирования уже не обойтись, лечебная гимнастика окажется чрезвычайно полезной для улучшения работы сустава, как до хирургической помощи, так и после нее.
Эффект упражнений, проводимых в домашних условиях, заключается в следующем:
- стимуляция кровотока вокруг поврежденного сустава;
- восстановление работоспособности мышц и профилактика их атрофии;
- стимуляция желез синовиальной оболочки за счет интенсивного кровоснабжения;
- снижение прогрессирования артроза;
- растяжение и мобилизация связочного аппарата;
- общее укрепление организма и иммунной системы.
После любых гимнастических упражнений улучшается настроение, что ведет к увеличению возможностей человека для борьбы с недугом.
Сетка кровеносных сосудов, питающая ткани полезными веществами способствующими быстрой регенерации хрящевой поверхности.
Однако не только психологический фактор воздействия на больного играет роль в активизации восстановительных процессов в тазобедренном суставе. Есть и вполне ощутимые изменения, которые почувствует пациент после лечения посредством регулярных занятий. К ним следует отнести:
- увеличение амплитуды движений в суставе;
- снятие болевого синдрома;
- увеличение силы в конечности;
- облегчение ходьбы;
- снижение частоты простудных болезней;
- улучшение качества жизни.
Хотя гимнастика радикально не изменит ситуацию, сустав все равно придется протезировать, она поспособствует сокращению сроков реабилитации и скорейшему восстановлению двигательной активности в послеоперационный период. Это станет возможно благодаря развитым мышцам и хорошо разработанным сухожилиям, а также стабильному кровотоку в области тазобедренного сочленения.
Существует много вариантов гимнастических упражнений, проводимых в домашних условиях. Но эффективность лечения у них совершенно разная. Наиболее актуальны тренировки, предложенные профессиональным инструктором ЛФК, а также ставшие классическими методики Евдокименко и Бубновского. Видео занятий со специалистом по лечебной физкультуре отчетливо показывает оптимальный набор упражнений.
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Кому и зачем необходимо тренировать мышцы тазового дна
Даже если вы не испытываете проблем в вышеперечисленных сферах, укреплять мышечный корсет необходимо всем, так как подавляющее большинство страдает недостатком двигательной активности и физических упражнений. Позаботиться о тонусе в мышцах особенно необходимо женщинам после рождения ребенка, страдающим от геморроя, недержания мочи, болей в крестце или пояснице. Необходимо заниматься и укреплять мускулатуру, поддерживать в тонусе, чтобы не ухудшалось качество жизни. Без укрепления мышц тазового дна не обойтись, если они в тонусе, это улучшает качество сексуальной жизни, предотвращает недержание мочи или выпадение мочевого пузыря. Женщины, планирующие беременность, могут выполнять комплекс лечебных упражнений для тонуса в мышцах, что сделает роды менее болезненными, а после них молодая мама быстрее вернется к прежней формы.
Гимнастика Евдокименко
С начала 2000-х годов в медицинской практике получила широкое распространение практика лечебных упражнений доктора Евдокименко. Сегодня это известный врач-ревматолог, специалист по восстановлению суставов с помощью физических тренировок. Имеет статус академика в одном из московских технических ВУЗов. Медицинская карьера началась с 1984 года, когда будущий специалист получил фельдшерское образование. Дальнейший период связан с практической работой и учебой в институте, который Павел Евдокименко закончил в 1994 году. С этого момента он выбрал в качестве специализации направление лечебной физкультуры при различных костно-суставных патологиях.
Павел Евдокименко.
Дальнейшая работа в центре артрозов в городе Москве, а затем последующие совершенствования на базе НИИ Ревматологии РАМН, сподвигла доктора на разработку комплекса упражнений, помогающих продлить активную функцию суставов. В 2003 году выходит первая книга, подробно рассказывающая о методике Павла Евдокименко. Сегодня упражнения признаны во всем мире и помогают замедлить прогрессирование коксартроза. Даже в самых тяжелых ситуациях, когда хирургическое вмешательство уже неизбежно, применение лечебной гимнастики позволяет резко сократить послеоперационную реабилитацию.
Хотя гимнастика артроз исцеляющая, полностью заменить установку протеза она не в состоянии. Тем не менее, есть существенные положительные качества, которые рассмотрены ниже.
- Укрепление мышц бедра. Чем меньше их атрофия, тем легче совершать движения конечностью. Укрепленный мышечный каркас поможет снизить нагрузку на болезненный сустав, тем самым замедлив прогрессирование артроза.
- Активизация кровотока в синовиальной оболочке. Улучшение кровоснабжения пораженного бедра способствует сокращению темпов уменьшения суставной щели. Это достигается посредством увеличения выработки синовиальной жидкости. В результате трение в суставе снижается, а функциональные возможности повышаются.
- Уменьшение остеопороза. Достигается за счет увеличения активных движений в суставе. Процессы разрежения костной ткани уменьшаются, так как активизируется работа остеобластов.
- Укрепление каркаса спины. Так как при физических тренировках стимулируется мышечная активность не только в бедре, но и в области ягодицы и поясничной зоне, то еще больше уменьшается нагрузка на пораженный сустав и позвоночник. Это облегчает движения, а также снимает болевые ощущения.
- Повышение устойчивости сустава к физическим нагрузкам. Это достигается длительными тренировками.
- Легкая адаптация в послеоперационном периоде при эндопротезировании сустава. Так как мышцы, а также связочный аппарат находятся в оптимальном разработанном состоянии, то даже первые шаги после хирургического вмешательства легче переносятся, а реабилитация будет короткой и безболезненной.
Видео гимнастики:
Все упражнения по методике Евдокименко выполняются многократно. За месяц тренировок серьезных изменений в суставе не произойдет, поэтому нужно не менее полугода. Но систематическое применение гимнастики способствует значительному клиническому улучшению. Пациент почувствует существенное облегчение ходьбы, а также снижение болевых ощущений.
Основные рекомендации и меры предосторожности
Необходимость умеренных физических нагрузок во время беременности можно охарактеризовать девизом «Лучше сидя, чем лежа. Лучше стоя, чем сидя. Лучше ходить, а не стоять». Во всем нужна мера. Организованная физическая активность в отсутствие противопоказаний не навредит никому, в том числе беременным. Если не хочется заниматься зарядкой, можно плавать. Если не нравится плаванье, есть дыхательная практика и йога. Когда ничего из перечисленного не вызывает энтузиазма, попробуйте танцевать или больше гулять на свежем воздухе. Можно подобрать такой вид активности, который будет полезным и приятным одновременно.
Основные рекомендации сводятся к следующим:
- не перегревайтесь во время тренировок — это негативно сказывается на ребенке;
- пейте больше воды, чтобы стимулировать вывод токсинов, нормализовать обмен веществ;
- оптимальное время для тренировок — спустя 2 часа после завтрака;
- избегайте чрезмерных нагрузок. Наличие одышки у матери означает, что малышу поступает меньше кислорода;
- контролируйте самочувствие. Наличие болей в нижней части живота — сигнал к прекращению занятий;
- переутомляться нет смысла: 15 минут достаточно, чтобы размять мышцы;
- старайтесь не делать зарядку в периоды, когда должны были идти «критические дни»;
- не забывайте о правильном дыхании и расслаблении.
Беременность — ответственный период, когда женщина должна бережно относиться к своему организму. Если нет показаний, нет смысла лежать на диване все 9 месяцев. Физкультура поможет подготовить тело к родам, снизить боли, наладить обмен веществ и избежать набора лишней массы тела.
Список упражнений по Евдокименко
Автор предлагает 10 самых актуальных упражнений, которые помогут скорейшим образом стабилизировать работу сустава. Всего в курс лечебной гимнастики входит более 50 различных вариантов занятий, но Павел Евдокименко считает, что без десятки самых значимых обойтись нельзя. Весь список упражнений для лечения коксартроза представлен ниже.
- Подъем ноги. Простое упражнение, которое выполняется в замедленном темпе. Необходимо начать с пораженного сустава. Стоя на твердой поверхности, следует поднять согнутую в колене ногу. Затем удержать ее в течение 45 секунд, потом медленно опустить. Повторить со здоровой ногой. Кратность выполнения – 2 раза в сутки.
- Динамические подъемы ноги. Повтор первого упражнения в быстром темпе. Задерживать ногу на весу нужно не более 2 секунд. Количество повторений – 15. Кратность – дважды за сутки.
- Подъемы ноги лежа. Исходное положение – спиной на полу, ноги немного разведены. Следует медленно поднимать согнутую в колене конечность и удерживать в течение 60 секунд. Достаточно однократного выполнения. Затем повторить в динамическом темпе, не менее 15 раз каждой ногой.
- Подъемы и разведение ног. Упражнение подходит только тренированным людям. Находясь лежа на спине, нужно поднять сомкнутые конечности, не сгибая, вверх, удержать в таком положении 5 секунд, затем развести, не опуская. Сомкнуть ноги и положить на пол. Повторять не менее 7 раз.
- Боковые подъемы ног. Исходное положение – лежа на правой половине туловища. Ноги находятся одна на другой. Следует поднять левую ногу, удерживать 10 секунд, затем опустить. Повторить 10 раз, затем перевернуться на левый бок и сделать упражнение с правой ногой.
- Боковой подъем стопы с вращением. Исходное положение – лежа на правом боку. Выпрямленную левую ногу необходимо поднять вверх максимально высоко, а затем совершить вращательное движение стопой по часовой стрелке. Конечность опустить, повторить 10 раз. Затем перевернуться на левый бок и сделать упражнение с правой ногой.
- Подъем таза. Лежа на спине, при согнутых в коленях ногах, следует упереться локтями в пол и силой конечностей поднять ягодицы над поверхностью. Удержать в таком положении 20 секунд, затем опустить. Повторить 10 раз. При наличии физических возможностей скорость упражнения можно увеличить, так же как и количество подходов.
- Долгий наклон вперед. Исходная позиция – сидя на полу, ноги максимально выпрямлены и разведены на ширину не более 10 см. Суть упражнения – дотянуться руками до стопы, потянуть тело вперед и оставаться в таком положении 1 минуту. Ежедневные занятия растягивают связочный аппарат. Кратность выполнения – только 1 раз за сутки.
- Подъемы ног сидя. Исходное положение – сидя на стуле. Ноги опущены вниз и согнуты в коленных суставах. Необходимо поднимать конечности по очередности на максимально возможную высоту, но удерживая не более 5 секунд. Кратность повторений – не менее 15 раз с каждой ногой.
- Наклоны колена. Это немного сложноватое для восприятия упражнение, которое проще выполнять поэтапно. Для начала примите сидячее исходное положение, опираясь спиной о стену. Ноги максимально выпрямлены и разведены на ширину плеч. Следующий этап – согнуть больную ногу в коленном суставе, но пятку не отрывать от пола. Затем руками дотянуться до коленного сустава и плавно, немного покачивая, стараться приблизить на максимально возможное расстояние к здоровой ноге. Появятся неприятные ощущения в тазобедренном суставе, но затем следует расслаблять и сжимать мышцы бедра. Боль быстро уйдет. Повторять до 10 раз единожды за сутки.
Все упражнения делаются ежедневно, поэтому важно выделить время и не пропускать занятий. Уже через месяц тренировок появятся ощутимые результаты. Если нужно делать операцию по замене тазобедренного сустава, то такой длительности курса упражнений достаточно для отличной подготовки к хирургической манипуляции. Если по совету врача эндопротезирование можно отложить, то следует продолжать занятия до полугода. Идеальный вариант тот, в котором каждодневные тренировки делаются пожизненно. Видео всех упражнений Павла Евдокименко даст четкое представление о технике их выполнения.
Малоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнее
Вывод
Дисплазия тазобедренного сустава у детей – патология нередкая, однако в подавляющем большинстве она разрешается самостоятельно и не требует специального медицинского вмешательства. В более сложных случаях в течение нескольких недель – до завершения нормального формирования сустава – может потребоваться ношение различных фиксирующих устройств, при этом не требуется ни гипсования, ни «строгого» пеленания. В единичных случаях может потребоваться хирургическое вмешательство, и чем раньше оно проводится, тем выше шансы на успех. Литература
1. Wedge JH, Wasylenko MJ. The natural history of congenital dislocation of the hip: a critical review // Clin Orthop Relat Res 1978; :154. 2. Wedge JH, Wasylenko MJ. The natural history of congenital disease of the hip // J Bone Joint Surg Br 1979; 61-B:334. 3. Crawford AH, Mehlman CT, Slovek RW. The fate of untreated developmental dislocation of the hip: long-term follow-up of eleven patients // J Pediatr Orthop 1999; 19:641. 4. Bialik V, Bialik GM, Blazer S, et al. Developmental dysplasia of the hip: a new approach to incidence // Pediatrics 1999; 103:93. 5. Castelein RM, Sauter AJ. Ultrasound screening for congenital dysplasia of the hip in newborns: its value // J Pediatr Orthop 1988; 8:666. 6. Terjesen T, Holen KJ, Tegnander A. Hip abnormalities detected by ultrasound in clinically normal newborn infants // J Bone Joint Surg Br 1996; 78:636. 7. Marks DS, Clegg J, al-Chalabi AN. Routine ultrasound screening for neonatal hip instability. Can it abolish late-presenting congenital dislocation of the hip? // J Bone Joint Surg Br 1994; 76:534. 8. Dezateux C, Rosendahl K. Developmental dysplasia of the hip // Lancet 2007; 369:1541. 9. Harris NH, Lloyd-Roberts GC, Gallien R. Acetabular development in congenital dislocation of the hip. With special reference to the indications for acetabuloplasty and pelvic or femoral realignment osteotomy // J Bone Joint Surg Br 1975; 57:46. 10. Schwend RM, Pratt WB, Fultz J. Untreated acetabular dysplasia of the hip in the Navajo. A 34 year case series followup // Clin Orthop Relat Res 1999; :108. 11. Wood MK, Conboy V, Benson MK. Does early treatment by abduction splintage improve the development of dysplastic but stable neonatal hips? // J Pediatr Orthop 2000; 20:302. 12. Shaw BA, Segal LS, SECTION ON ORTHOPAEDICS. Evaluation and Referral for Developmental Dysplasia of the Hip in Infants // Pediatrics 2016; 138. 13. Murphy SB, Ganz R, Müller ME. The prognosis in untreated dysplasia of the hip. A study of radiographic factors that predict the outcome // J Bone Joint Surg Am 1995; 77:985. 14. Terjesen T. Residual hip dysplasia as a risk factor for osteoarthritis in 45 years follow-up of late-detected hip dislocation // J Child Orthop 2011; 5:425. 15. Lindstrom JR, Ponseti IV, Wenger DR. Acetabular development after reduction in congenital dislocation of the hip // J Bone Joint Surg Am 1979; 61:112. 16. Cherney DL, Westin GW. Acetabular development in the infant’s dislocated hips // Clin Orthop Relat Res 1989; :98. 17. Brougham DI, Broughton NS, Cole WG, Menelaus MB. The predictability of acetabular development after closed reduction for congenital dislocation of the hip // J Bone Joint Surg Br 1988; 70:733. 18. Albinana J, Dolan LA, Spratt KF, et al. Acetabular dysplasia after treatment for developmental dysplasia of the hip. Implications for secondary procedures // J Bone Joint Surg Br 2004; 86:876. 19. Weinstein SL, Mubarak SJ, Wenger DR. Developmental hip dysplasia and dislocation: Part II // Instr Course Lect 2004; 53:531. 20. US Preventive Services Task Force. Screening for developmental dysplasia of the hip: recommendation statement // Pediatrics 2006; 117:898. 21. Lorente Moltó FJ, Gregori AM, Casas LM, Perales VM. Three-year prospective study of developmental dysplasia of the hip at birth: should all dislocated or dislocatable hips be treated? // J Pediatr Orthop 2002; 22:613. 22. Larson JE, Patel AR, Weatherford B, Janicki JA. Timing of Pavlik harness initiation: Can we wait? // J Pediatr Orthop 2022. 23. Flores E, Kim HK, Beckwith T, et al. Pavlik harness treatment may not be necessary for all newborns with ultrasonic hip dysplasia // J Pediatr Health Care 2016; 30:304. 24. Rosendahl K, Dezateux C, Fosse KR, et al. Immediate treatment versus sonographic surveillance for mild hip dysplasia in newborns // Pediatrics 2010; 125:e9. 25. Burger BJ, Burger JD, Bos CF, et al. Frejka pillow and Becker device for congenital dislocation of the hip. Prospective 6-year study of 104 late-diagnosed cases // Acta Orthop Scand 1993; 64:305. 26. Atar D, Lehman WB, Tenenbaum Y, Grant AD. Pavlik harness versus Frejka splint in treatment of developmental dysplasia of the hip: bicenter study // J Pediatr Orthop 1993; 13:311. 27. Danielsson L, Hansson G, Landin L. Good results after treatment with the Frejka pillow for hip dysplasia in newborn infants: a 3-year to 6-year follow-up study // J Pediatr Orthop B 2005; 14:228. 28. Czubak J, Piontek T, Niciejewski K, et al. Retrospective analysis of the non-surgical treatment of developmental dysplasia of the hip using Pavlik harness and Frejka pillow: comparison of both methods // Ortop Traumatol Rehabil 2004; 6:9. 29. Carmichael KD, Longo A, Yngve D, et al. The use of ultrasound to determine timing of Pavlik harness discontinuation in treatment of developmental dysplasia of the hip // Orthopedics 2008; 31. 30. Tiruveedhula M, Reading IC, Clarke NM. Failed Pavlik harness treatment for DDH as a risk factor for avascular necrosis // J Pediatr Orthop 2015; 35:140. 31. Hedequist D, Kasser J, Emans J. Use of an abduction brace for developmental dysplasia of the hip after failure of Pavlik harness use // J Pediatr Orthop 2003; 23:175. 32. Cashman JP, Round J, Taylor G, Clarke NM. The natural history of developmental dysplasia of the hip after early supervised treatment in the Pavlik harness. A prospective, longitudinal follow-up // J Bone Joint Surg Br 2002; 84:418. 33. Nakamura J, Kamegaya M, Saisu T, et al. Treatment for developmental dysplasia of the hip using the Pavlik harness: long-term results // J Bone Joint Surg Br 2007; 89:230. 34. Walton MJ, Isaacson Z, McMillan D, et al. The success of management with the Pavlik harness for developmental dysplasia of the hip using a United Kingdom screening programme and ultrasound-guided supervision // J Bone Joint Surg Br 2010; 92:1013. 35. Lerman JA, Emans JB, Millis MB, et al. Early failure of Pavlik harness treatment for developmental hip dysplasia: clinical and ultrasound predictors // J Pediatr Orthop 2001; 21:348. 36. Kitoh H, Kawasumi M, Ishiguro N. Predictive factors for unsuccessful treatment of developmental dysplasia of the hip by the Pavlik harness // J Pediatr Orthop 2009; 29:552. 37. Ömeroğlu H, Köse N, Akceylan A. Success of Pavlik Harness Treatment Decreases in Patients ≥ 4 Months and in Ultrasonographically Dislocated Hips in Developmental Dysplasia of the Hip // Clin Orthop Relat Res 2016; 474:1146. 38. Eidelman M, Katzman A, Freiman S, et al. Treatment of true developmental dysplasia of the hip using Pavlik’s method // J Pediatr Orthop B 2003; 12:253. 39. Bialik GM, Eidelman M, Katzman A, Peled E. Treatment duration of developmental dysplasia of the hip: age and sonography // J Pediatr Orthop B 2009; 18:308. 40. Murnaghan ML, Browne RH, Sucato DJ, Birch J. Femoral nerve palsy in Pavlik harness treatment for developmental dysplasia of the hip // J Bone Joint Surg Am 2011; 93:493. 41. Hart ES, Albright MB, Rebello GN, Grottkau BE. Developmental dysplasia of the hip: nursing implications and anticipatory guidance for parents // Orthop Nurs 2006; 25:100. 42. Hassan FA. Compliance of parents with regard to Pavlik harness treatment in developmental dysplasia of the hip // J Pediatr Orthop B 2009; 18:111. 43. Kosar P, Ergun E, Gökharman FD, et al. Follow-up sonographic results for Graf type 2A hips: association with risk factors for developmental dysplasia of the hip and instability // J Ultrasound Med 2011; 30:677. 44. Luhmann SJ, Bassett GS, Gordon JE, et al. Reduction of a dislocation of the hip due to developmental dysplasia. Implications for the need for future surgery // J Bone Joint Surg Am 2003; 85-A:239. 45. Holman J, Carroll KL, Murray KA, et al. Long-term follow-up of open reduction surgery for developmental dislocation of the hip // J Pediatr Orthop 2012; 32:121. 46. Rampal V, Sabourin M, Erdeneshoo E, et al. Closed reduction with traction for developmental dysplasia of the hip in children aged between one and five years // J Bone Joint Surg Br 2008; 90:858. 47. Carney BT, Clark D, Minter CL. Is the absence of the ossific nucleus prognostic for avascular necrosis after closed reduction of developmental dysplasia of the hip? // J Surg Orthop Adv 2004; 13:24. 48. Segal LS, Boal DK, Borthwick L, et al. Avascular necrosis after treatment of DDH: the protective influence of the ossific nucleus // J Pediatr Orthop 1999; 19:177. 49. Chen C, Doyle S, Green D, et al. Presence of the Ossific Nucleus and Risk of Osteonecrosis in the Treatment of Developmental Dysplasia of the Hip: A Meta-Analysis of Cohort and Case-Control Studies // J Bone Joint Surg Am 2017; 99:760. 50. Gould SW, Grissom LE, Niedzielski A, et al. Protocol for MRI of the hips after spica cast placement // J Pediatr Orthop 2012; 32:504. 51. Desai AA, Martus JE, Schoenecker J, Kan JH. Spica MRI after closed reduction for developmental dysplasia of the hip // Pediatr Radiol 2011; 41:525. 52. Tiderius C, Jaramillo D, Connolly S, et al. Post-closed reduction perfusion magnetic resonance imaging as a predictor of avascular necrosis in developmental hip dysplasia: a preliminary report // J Pediatr Orthop 2009; 29:14. 53. Aksoy MC, Ozkoç G, Alanay A, et al. Treatment of developmental dysplasia of the hip before walking: results of closed reduction and immobilization in hip spica cast // Turk J Pediatr 2002; 44:122. 54. Murray T, Cooperman DR, Thompson GH, Ballock T. Closed reduction for treatment of development dysplasia of the hip in children // Am J Orthop (Belle Mead NJ) 2007; 36:82. 55. Senaran H, Bowen JR, Harcke HT. Avascular necrosis rate in early reduction after failed Pavlik harness treatment of developmental dysplasia of the hip // J Pediatr Orthop 2007; 27:192. 56. Moseley CF. Developmental hip dysplasia and dislocation: management of the older child // Instr Course Lect 2001; 50:547. 57. Gans I, Flynn JM, Sankar WN. Abduction bracing for residual acetabular dysplasia in infantile DDH // J Pediatr Orthop 2013; 33:714. 58. Sewell MD, Rosendahl K, Eastwood DM. Developmental dysplasia of the hip // BMJ 2009; 339:b4454. 59. Kamath SU, Bennet GC. Re-dislocation following open reduction for developmental dysplasia of the hip // Int Orthop 2005; 29:191. 60. Wada A, Fujii T, Takamura K, et al. Pemberton osteotomy for developmental dysplasia of the hip in older children // J Pediatr Orthop 2003; 23:508. 61. Ertürk C, Altay MA, Yarimpapuç R, et al. One-stage treatment of developmental dysplasia of the hip in untreated children from two to five years old. A comparative study // Acta Orthop Belg 2011; 77:464. 62. Subasi M, Arslan H, Cebesoy O, et al. Outcome in unilateral or bilateral DDH treated with one-stage combined procedure // Clin Orthop Relat Res 2008; 466:830. 63. Sarkissian EJ, Sankar WN, Zhu X, et al. Radiographic Follow-up of DDH in Infants: Are X-rays Necessary After a Normalized Ultrasound? // J Pediatr Orthop 2015; 35:551. 64. Engesaeter IØ, Lie SA, Lehmann TG, et al. Neonatal hip instability and risk of total hip replacement in young adulthood: follow-up of 2,218,596 newborns from the Medical Birth Registry of Norway in the Norwegian Arthroplasty Register // Acta Orthop 2008; 79:321. 65. Carroll KL, Schiffern AN, Murray KA, et al. The Occurrence of Occult Acetabular Dysplasia in Relatives of Individuals With Developmental Dysplasia of the Hip // J Pediatr Orthop 2016; 36:96.
Гимнастика по Бубновскому
Одним из известных специалистов по кинезитерапии – лечению движением, является профессор Сергей Бубновский. Вся его карьера, начиная со студенческих времен, посвящена болезням суставов. Цель разработанного комплекса упражнений – увеличить двигательную активность тазобедренного сочленения, тем самым препятствуя развитию анкилоза. Суть методики проста – чем больше пациент совершает активных движений в суставе, тем дольше сохранится синовиальная жидкость в нем. Это замедляет прогрессирование коксартроза, а больным предоставляется возможность отложить операцию. Главных условий выполнения тренировок всего два – движения должны быть плавными, а занятия обязательно проводятся ежедневно.
Доктор Бубновский.
Ниже представлены наиболее известные упражнения профессора Бубновского.
- Сгибание коленей. Простое упражнение, доступное даже малотренированным людям. Необходимо лежа на спине сгибать с максимальным усилием ноги в коленных суставах, а затем сразу разгибать. Удерживать в согнутом положении не требуется, так как важна частота движений. Повторять по 15 раз.
- Притягивание колена к животу. Упражнение важно совершать с максимальной самоотдачей, даже через небольшую боль. Суть его проста – лежа на спине поднять колено, обхватить его руками и стараться дотянуть до живота. Кратность выполнения по 15 раз с каждой ногой.
- Подъем ягодиц. Лежа на спине согнуть ноги в коленных суставах, не отрывая пятки от пола. Затем, используя напряжение мышц конечностей, приподнять ягодицы максимально высоко. Руками помогать нельзя. Кратность повторения – до 15 раз.
- Подъемы ног. Исходное положение – лежа на животе. Ноги максимально разогнуты, находятся на твердой поверхности. Необходимо поочередно поднимать выпрямленную ногу и сразу опускать. Повторять до 20 раз.
- Разведение ступней. Исходная позиция – сидя на стуле. Ноги плотно прижаты друг к другу. Необходимо раздвигать ступни, стараясь максимально отодвинуть их в стороны. Возникнет небольшая боль в тазобедренном суставе, но это не является препятствием для продолжения занятий. Кратность повторения – 10 раз.
Несмотря на многочисленные различия, есть немало схожего в упражнениях Бубновского и Евдокименко. Главное, что в обоих случаях удается стабилизировать работу тазобедренного сустава, что положительно отражается не только на сохранении его подвижности, но и ускорении реабилитации в послеоперационный период. Профессор Сергей Михайлович Бубновский предложил комплекс упражнений, предназначенный непосредственно для раннего восстановления после эндопротезирования. Суть их заключается в медленном разведении и сгибании ног в коленных суставах, начиная с самых простых движений. Подобные разработки предложил и доктор Сергей Макеев, но его упражнения дополняются дыхательной гимнастикой и самомассажем тазобедренного сустава. Это помогает обогатить организм кислородом, что повышает интенсивность обмена веществ в пораженном сочленении, тем самым препятствуя прогрессированию артроза. Подробнее об упражнениях Сергея Макеева можно узнать, посмотрев видео.
Определение
Дисплазия тазобедренных суставов описывает спектр различных патологий у новорожденных и детей младшего возраста. Сюда включается аномальное развитие вертлужной впадины и проксимального отдела бедра, а также механическая нестабильность тазобедренного сустава. По мере накопления информации изменялась терминология. Изначально зачастую говорили о врожденном вывихе бедра, однако патология не всегда идентифицируется при рождении, развиваясь в раннем детстве, так что от определения «врожденный» отказались. Далее выяснилось, что проявлением патологии может быть не только вывих, а и ряд других состояний, так что в итоге сформировался современный термин «дисплазия тазобедренного (или тазобедренных) суставов».
Гимнастика при артрозе
Поражения в тазобедренном сочленении встречаются с частотой до 10% среди всех групп населения. Если взять только возраст старше 50 лет, то распространенность патологии существенно выше. До 70% людей страдают коксартрозом, а еще треть от этой цифры – поражением сухожилий. Такой недуг носит название трохантерит. Он возникает вследствие перегрузок в работе конечности. Сухожилия растягиваются, появляются микротрещины, а затем развивается асептическое воспаление. Невылеченный трохантерит приводит к ограничению движений в тазобедренном суставе, что способствует прогрессированию артроза.
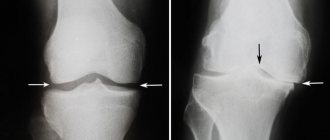
На рентгене можно отличить артроз от трохантерита. Во втором случае суставная щель не изменяется.
Какими бы ни были симптомы, гимнастика будет способствовать их облегчению, что скажется на активности больного в положительном ключе. Однако зачастую только физических упражнений недостаточно. Врачами различных специальностей применяются различные схемы лечения недуга. Ниже рассмотрены самые актуальные из них.
- Плазмаферез. Суть процедуры заключается в очистке крови от иммунных комплексов, поражающих костную ткань. Метод неплох в профилактике прогрессирования болезни, но восстановить уже нарушенные функции сустава не в состоянии. Необходимо многократно повторять процедуру, так как иммунные комплексы будут снова накапливаться в плазме.
- Прием НПВС. Лекарственная терапия направлена только на снятие острого воспаления и боли. Не уменьшает прогрессирование сужения суставной щели. Отрицательно влияет на желудочно-кишечный тракт, вызывая эрозии и язвы в верхних отделах.
- Плавание. Занятия в бассейне помогают улучшить объем движений в суставах. Эти тренировки могут отлично дополнять гимнастику, проводимую в домашних условиях.
- Введение стволовых клеток. Реклама метода превосходная – замедляется старение, а значит, уменьшаются деструктивные процессы в суставе. На практике методика не работает, что доказано многочисленными контролируемыми исследованиями, поэтому в настоящее время уже не применяется.
- Уникальная исцеляющая гимнастика. Это главный метод, оказывающий действительно положительные результаты на работу сустава. Профессор-невролог Ирина Бубнова считает этот способ лечения обязательным для всех категорий пациентов.
Однако никакой метод не может сравниться по эффективности с эндопротезированием. Лишь операция способна радикально изменить качество жизни больного, страдающего деформирующим артрозом тазобедренного сустава. Но в качестве дополнительной помощи пациентам для облегчения послеоперационной реабилитации или замедления прогрессирования коксартроза, физические упражнения помогают лучше других способов лечения.
Симптомы болезни
Самый явный признак недуга – боль. Она обычно возникает после тяжёлой работы. Бедро, пах, колено – во всех этих местах чувствуется дискомфорт.
Важно! При коксартрозе источник боли находится в суставе колена.
Как правило, больной обращается с этой жалобой в больницу. Плохо, если попадётся неопытный доктор: он назначит рентген колена, и даже при незначительных патологических изменениях он, скорее всего, поставит диагноз — «гонартроз первой степени». И это будет ошибочно. Время будет упущено, а вылечиться потом будет труднее.
Симптомы коксартроза проявляются ярко
При развившемся коксартрозе человек страдает от следующих симптомов:
- скованность конечности;
- хруст, который издаёт сустав;
- «утиная» походка (с целью уменьшения неприятных ощущений);
- хромота;
- болезненные ощущения во время движения;
- атрофированность бедренных мышц.
Со временем патология приводит к уменьшению длины конечности. На последней, терминальной, стадии коксартроз переходит в другой вид болезни – анкилоз. Этот недуг представляет собой слияние бедренной кости и таза. Это вызывает исчезновение двигательной функции ноги. Проще говоря — она становится подобием костыля.
Диагностика коксартроза
Прежде чем начать лечение, больной должен проконсультироваться с врачом. Тот проведёт первичные действия – осмотр и сбор анамнеза.
Затем больного направляют на сдачу анализов мочи и крови и иммунологические пробы.
Если нужно воочию увидеть перемены в суставе, больной должен пройти инструментальные обследования:
- рентгенография;
- магнитно-резонансная томография (МРТ);
- компьютерная томография (КТ).
Всё это делается для уточнения и постановки окончательного диагноза.
Диагностика коксартроза проводится квалифицированными врачами
Как правило, снимки с томографии или рентгенографии помогают определить степень заболевания по прямым и косвенным признакам. Они показывают изменения суставной щели (особое внимание акцентируется на её ширине), а также деформацию хрящевой ткани костей.
Рентгенограммы у больных коксартрозом также выделяются наличием изменений, которые связаны с ранее перенесенными травмами.
Компьютерная томография даёт полные данные об изменениях в костных структурах, вызванных патологией. Магнитно-резонансная томография помогает оценить деструктивный фактор коксартроза, который воздействует на мягкие ткани.
Есть несколько характерных признаков заболеваний, по которым можно определить их развитие.